Hemorroidas, patologias
As doenças que tratamos
Conheça um pouco mais sobre as doenças que pode tratar na Clínica de Hemorroidas
HEMORROIDAS
O que são
As hemorróidas são formações vasculares anatómicas normais presentes no canal anal desde a infância que contribuem para a continência anal e que podem ser responsáveis pelo aparecimento de manifestações clinicas, falando-se então em DOENÇA HEMORROIDÁRIA. As hemorróidas podem ser internas ou externas conforme se localizam dentro ou fora do ânus.
Incidência
A doença hemorroidária é uma das patologias mais frequentes e que mais vezes leva o doente a uma consulta de Proctologia. É comum em ambos os sexos prevendo-se que metade da população por volta dos 50 anos sofra de hemorroidas
Fatores agravantes
Maus hábitos intestinais – obstipação e/ou diarreia
Dificuldade de evacuação
Gravidez, parto, fase pré–menstrual do ciclo
Factores alimentares – alcool, picantes, ...
Posição sentada durante muitas horas
Sedentarismo
Queixas mais frequentes
Hemorragia - perda de sangue vivo pelo ânus, após a evacuação, sujando o papel higiénico ou a sanita.
Dor - nas situações de crise hemorroidária, trombose hemorroidária e fissura anal associada./p>
Trombose hemorroidária - deve–se à formação súbita de um coágulo dentro da hemorroida que, sob tensão, pode mesmo ser eliminado e ser causa de hemorragia. É uma situação extremamente dolorosa que obriga o doente a consultar de urgência.
Prurido anal - está geralmente associado a hemorroidas externas e deve-se á escorrência anal que elas provocam.
Prolapso hemorroidário - as hemorroidas com o tempo têm tendência para se exteriorizarem sendo este um processo lento e gradual que está na base da sua classificação:
-
Grau 1 – fase inicial da doença, hemorroidas congestivas mas sem prolapso.
Grau 2 – hemorroidas que prolapsam com o esforço mas reduzem espontâneamente após o mesmo.
Grau 3- hemorroidas que prolapsam com o esforço mas só reduzem com ajuda do doente
Grau 4 – hemorroidas permanentemente prolapsadas e que já não reduzem
Na Gravidez
Existem a nível das hemorroidas receptores hormonais (estrogénicos) que explicam a grande frequência de sintomas durante a gravidez, frequência esta que é de cerca de 30%.
As hemorroidas podem manifestar-se pela primeira vez durante a gravidez sendo geralmente por volta do 3º trimestre e no período pós- parto que surgem complicações como por exemplo crises hemorroidárias e tromboses hemorroidárias.
Outros factores responsáveis pelo aparecimento dos sintomas são o aumento da pressão abdominal, devido a um útero grávido, o aumento do volume sanguíneo circulante e a obstipação.
Com excepção das situações de trombose hemorroidária, que podem obrigar a uma intervenção cirúrgica urgente, todas as outras situaçoes se resolvem geralmente com tratamento conservador. Nos casos em que for necessário recorrer a uma cirurgia urgente,por falência do tratamento médico, a gravidez não será colocada em risco.
Hemorroidas e Cancro
As hemorróidas, não sendo responsáveis pelo aparecimento de cancro do intestino, apresentam uma sintomatologia que é muito semelhante á do cancro do recto ( porção terminal do intestino grosso) obrigando por isso a um diagnóstico diferencial precoce.
Todo e qualquer indivíduo que perca sangue pelo ânus, sobretudo se tiver idade superior a 40 anos, deve recorrer de imediato a uma consulta da especialidade para que seja excluída a hipótese de se tratar duma doença maligna e ser devidamente tratado.
Infelizmente ainda é frequente vermos doentes que se auto medicam com pomadas para hemorróidas e que passado algum tempo, em virtude de não melhorarem, nos aparecem no consultório já com um cancro do recto em fase avançada pouco havendo então para fazer a não ser radioterapia e / ou cirurgia paliativa.
Meios de Diagnóstico
O diagnóstico de hemorróidas ou de qualquer outra doença ano-rectal baseia-se numa história clínica cuidada, após uma conversa tranquila com o doente, num exame físico geral rigoroso e num exame proctológico completo, devendo todos eles ser realizados em ambiennte com o máximo conforto e privacidade possíveis.
Em casos selecionados poderá ser necessário recorrer, para além do exame proctológico, a outros exames como a colonoscopia, radiologia e estudos funcionais.
Exame Proctológico
Inspecção da região anal - permite por si só diagnosticar hemorroidas externas, tromboses hemorroidárias externas prolapsos, lesões dérmicas, fissuras anais, tumores, etc.
Toque rectal - é um gesto fundamental do exame proctológico que permite diagnosticar cerca de 10% dos tumores do recto, que muitas vezes são confundidos com hemorroidas.
Anuscopia - exame que permite visualizar o interior do canal anal,avaliar da existência de hemorroidas internas e classificá-las em função do prolapso que apresentam, classificação esta que terá implicações na escolha do tratamento.
Situações Urgentes
Crise Hemorroidária
Bem conhecida do público em geral é muito frequente e uma das principais causas de consulta urgente. Pode ser desencadeada por abusos alimentares ( alcool, molhos picantes, ...), obstipação e/ou diarreia, viagens longas, medicamentos, gravidez, parto, período pré- menstrual, etc.
É responsável pelo aparecimento de mal estar anal generalizado, dor, por vezes intensa, ardência anal e sensação de peso a nível do ânus.
O exame anal revela um edema marcado da região anal, circunferencial, com hemorroidas exteriorizadas e aumentadas de volume, tensas e de cor rosa-avermelhado.
A sua evolução é variavel havendo geralmente resolução progressiva do quadro em poucos dias após tratamento médico:
- Medicação geral - anti-inflamatória, analgésica e flebotónica
- Medicação local - banhos de assento, gelo, pomadas anti-hemorroidárias
- Regime alimentar adequado, regularizar trânsito intestinal
Trombose Hemorroidária
Pensa-se que entre todos os doentes que sofrem de hemorroidas, 15% irão ter um dia uma trombose hemorroidária, para a qual ainda não se conhece a causa.
As tromboses hemorroidárias podem classificar–se em internas ou externas conforme se localizam dento ou fora do ânus.
A trombose externa apresenta–se como uma tumefação da margem anal, geralmente única, dura e de cor azulada, responsável pelo aparecimento súbito duma dor moderada.
A sua evolução também é variável mas na maioria dos casos resolve com o tratamento médico que é idêntico ao da crise hemorroidária. Por vezes torna–se necessário recorrer a um pequeno gesto cirúrgico que consiste em fazer uma pequena incisão na hemorroida para extrair o trombo.
A trombose interna,ao contrário da externa, pode ser responsável por uma das situações mais graves e dolorosas em proctologia que é o « estrangulamento hemorroidário », considerada uma verdadeira urgência proctológica.
O doente refere uma dor insuportável, que o impede de andar e sentar, com as hemorroidas todas exteriorizadas e com trombos vários, de cor violácea e com edema marcado que impede a sua redução.
O tratamento destes casos extremos é cirúrgico devendo a cirurgia urgente ser realizada apenas por cirurgiões experientes.
Tratamento de Hemorroidas
FISSURA ANAL
O que são
Trata-se duma ulceração longitudinal da parte distal do canal anal, geralmente localizada a nível da linha média posterior, se bem que na mulher por vezes tenha uma localização anterior, associada quase sempre a uma contração marcada do esfincter anal interno. É uma das causas mais frequentes de dor anal.
Incidência
É uma lesão muito frequente, atingindo de igual forma homens e mulheres, afectando mais os adultos jovens com idades compreendidas entre os 20 e 40 anos.
Factores que podem desencadear o seu aparecimento
Obstipação e/ou diarreia;
Traumatismo provocado pela passagem de fezes volumosas e duras;
Traumatismo obstétrico;
Cirurgia anal prévia em doentes que são obstipados.
Tipos de Fissura
Fissura aguda - lesão recente, superficial,de bordos finos e não descolados, sem sinais associados e sensível ao toque rectal, evoluindo espontâneamente para a cura ou sob tratamento conservador adequado.
Fissura crónica - se a fissura não cicatrizar num período de 3 - 8 semanas torna-se numa lesão maior, de bordos espessados e fibrosados, descolados, visualizando-se no seu leito as fibras do esfincter interno, sendo acompanhada de sinais associados como papila hipertrófica, marisca sentinela e por vezes estenose anal. A fissura anal crónica se não tratada pode evoluir para um abcesso ou uma fístula anal.
Sintomas mais frequentes
Dor - É o sintoma mais importante durante e após a defecação,podendo persistir por minutos ou várias horas. O receio da defecação agrava a obstipação que, por sua vez, leva a um agravamento do mau estar.
Hemorragia - nem sempre está presente e surge durante a defecação sob a forma de sangue vivo, não misturado com as fezes, que suja o papel higiénico ou pinga na sanita.
Escorrência anal - suja a roupa interior e leva a irritação da pele perianal com consequente prurido.
Sintomas urinários - são raros mas podem estar presentes (ardência ao urinar, retenção urinária).
Tumefação perianal - prega cutânea incomodativa, também conhecida por marisca sentinela e que é já sinal de cronicidade.
Meios de Diagnóstico
O diagnóstico de fissura anal é facilmente suspeitado pela história clínica, atendendo às características da dor que o doente refere, e confirmado pelo exame anal que demonstra a existência da fissura associada a uma contração marcada do esfincter anal, bem evidente ao toque rectal.
Diagnóstico Diferencial
Quando as fissuras são múltiplas ou de localização lateral devem excluir-se as seguintes patologias:
- Doença de Crohn
- Colite Ulcerosa
- SIDA
- Tuberculose
- Sífilis
- Carcinoma do canal anal
Tratamento de Fissuras
ABCESSO E FÍSTULA ANAL
O que é
Abcesso e Fístula anal podem ser consideradas fases evolutivas da mesma doença que tem como ponto de partida, na maioria dos casos, uma infecção duma glândula anal (origem criptoglandular).
Esta infecção da glândula anal pode levar à formação dum abcesso anal (fase aguda) que depois de drenado origina, em 50% dos casos uma fístula anal (fase crónica).
A drenagem do abcesso pode dar-se espontaneamente para dentro do ânus ou para a pele da região perianal levando à formação dum trajecto fistuloso entre o ânus e a pele a que se chama Fístula anal.
Etiologia
Origem criptoglandular ( infecção duma glândula anal ) - 90% dos casos
Outras causas - 10% dos casos :
- Doença intestinal inflamatória: doença de Crohn, colite ulcerosa.
- Infecção: tuberculose, sífilis, sida, ...
- Neoplasia: cancro do ânus, cancro do recto, doenças hematológicas
- Trauma: lesões penetrantes, corpos estranhos ...
Frequência
As fístulas anais são frequentes entre os 20 e 40 anos sendo raras após os 60 anos.
Os homens são mais afectados que as mulheres, numa proporção de 4.6 para 1.
Classificação das Fístulas Anais
É feita em função da sua relação com o sistema muscular (esfincter interno e esfincter externo do ânus):
Fístulas interesfincterianas
Fístulas interesfincterianas
Fístulas supraesfincterianas
Fístulas extraesfincterianas
Sintomas
-História e cronicidade da fístula -Sintomas sugestivos de abcesso -Tratamentos efectuados -Cirurgia anal prévia -Continência anal -Existência de factores agravantes (diabetes, sida, ...) -Doença intestinal inflamatória (colite ulcerosa, doença de Crohn)
O Médico deve interrogar o doente acerca de
História e cronicidade da fístula
Sintomas sugestivos de abcesso
Tratamentos efectuados
Cirurgia anal prévia
Continência anal
Existência de factores agravantes (diabetes, sida, ...)
Doença intestinal inflamatória (colite ulcerosa, doença de Crohn)
Meios de Diagnóstico
Exame Anal
Inspeção anal, toque rectal, anuscopia e por vezes rectosigmoidoscopia.
Este exame deve permitir identificar:
- Oríficio interno e externo da fístula
- Trajecto fistuloso
- Anomalias do esfincter anal
- Lesões associadas
- Existência de abcesso
Exames Radiológicos
Só nos casos mais complicados como:
- fístulas recidivadas
- cirurgia anal prévia
- trajectos fistulosos multiplos e complexos
- suspeita de doença intestinal inflamatóriao
Exames radiológicos mais frequentes:
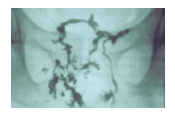
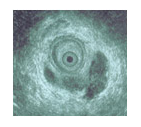
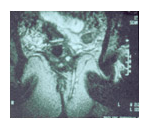
Manometria Ano Rectal
Tem interesse para o estudo da continência anal, antes da cirurgia, nos casos de fístulas complexas e em doentes com traumatismo obstétrico.
Colonoscopia Total
Permite estudar todo o colon e assim despistar lesões associadas, nos casos suspeitos.
Diagnóstico Diferencial
Deve ser feito com:Quisto pilonoidal
Fissura anal infectada
Neoplasias do ânus ou recto
Supuração de doença de Crohn
Fistula rectovaginal
Infeção das glândulas sudoríparas
Tratamento de Abcesso e Fístulas
QUISTO PILONOIDAL
O que é
O quisto pilonoidal é uma supuração perianal geralmente situada em posição sacrococcígea sendo por isso muitas vezes também chamado de quisto sacrococcígeo.
É constituído por uma cavidade ocupada por pêlos que comunica com a pele por um ou mais orifícios, habitualmente de localização mediana, situada no sulco internadegueiro,a cerca de 5cm da margem anal.
Pode apresentar-se como infeção crónica ou aguda, com ou sem trajectos fistulosos, quase sempre contendo no seu interior tufos de pêlos.
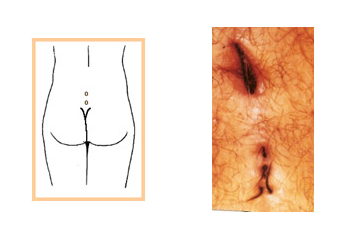
Incidência
Mais frequente em adultos jovens do sexo masculino entre a 2ª e a 4ª décadas da vida, raramente aparecendo depois dos 40 anos. Nas mulheres costuma aparecer em idades mais precoces, por volta dos 17 anos.
Os indivíduos morenos, com forte distribuição pilosa e a maioria das vezes obesos são os mais propícios ao aparecimento da doença
Clínica
Fase assintomática
É descoberta pela existência de um ou mais orifícios primários na linha média por onde pode sair um líquido ou até mesmo pêlos.O doente normalmente desconhece a sua presença.
Fase aguda
Apresenta-se como um abcesso pilonoidal com dor intensa, febre e mal estar geral.Geralmente drena-se espontâneamente mas pode ter que ser drenado cirúrgicamente para alívio dos sintomasa.
Fase crónica
Corresponde aos doentes que referem já ter tido vários episódios de infeção recorrente na zona sacrococcígea, seguidos de drenagem espontânea ou cirúrgica.Ao exame físico destes doentes nota-se a presença de um ou mais orifícios primários de onde podem sair pêlos longos ou uma secreção purulenta de cheiro fétido.
Tratamento do Quisto Pilonoidal
-
Locais
Porto
Lisboa
Algarve
Aveiro
S. João Madeira
Penafiel
Marco de Canaveses -
Urgências
966 022 925
-
Patologias
Hemorroidas
Doença Hemorroidária
Trombose Hemorroidária
Fissura Anal
Abcesso e Fístula Anal
Quisto Pilonoidal
-
Website
www.clinicahemorroidas.com
